Indiferent de agentul patogen, boala are simptome similare, mecanism de apariție și tactici de tratament. Ciuperca piciorului este o boală comună și contagioasă. Se caracterizează printr-o frecvență ridicată de apariție în prezența unor afecțiuni și boli concomitente, de exemplu, focare de inflamație cronică, boli endocrine, scăderea sistemului imunitar și alte boli. De regulă, boala este de natură cronică cu exacerbări vara și atenuarea procesului (remisia) până la iarnă.
Semne de micoze
- Schimbarea culorii
- Inflamaţie
- Aspectul petelor
- Eroziune
- Deformare și îngroșare
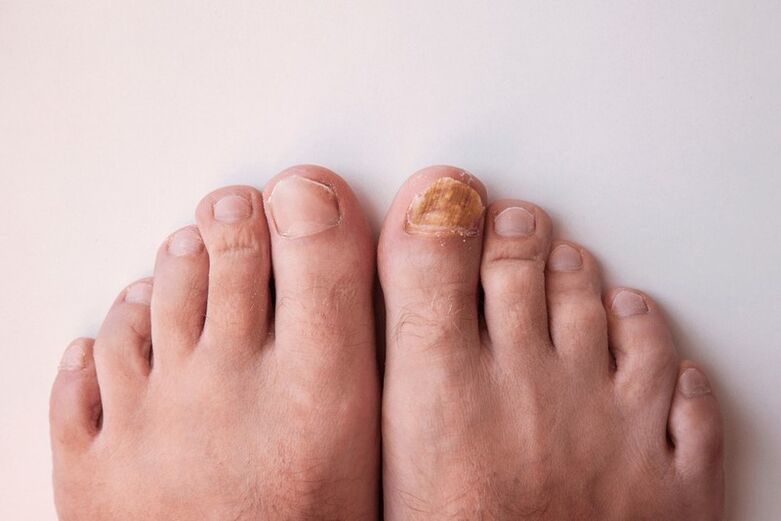
Tipuri de boli fungice ale picioarelor
În funcție de tipurile de ciuperci care provoacă boala, micozele picioarelor sunt împărțite în:
Micoze asemănătoare drojdiei: cauzate de ciuperci din genul Candida.
Micoze de mucegai: provocate de ciupercile Scytalidium spp. , Onychocola canadensis, Scopulariopsis brevicaulis, Aspergillus, Fusarium, Alternaria, Penicillium.
Dermatomicoza: cauzata de dermatomicete din genurile Trichophyton, Epidermophyton. Ciupercile acestei specii necesită cheratina pentru a funcționa, care este bogată în stratul cornos al pielii, unghiilor și părului. Grupul dermatomicozei cu afectare predominantă a unghiilor include rubrofitoza (agentul cauzal esteTrichophyton rubrum) și piciorul de atlet (agent cauzal - Trichophyton interdigitale). Trichophyton rubrum reprezintă aproximativ 80-90% din cazurile de picior de atlet.
Micoze mixte: cauzate de mai multe tipuri de ciuperci simultan.
Fiecare tip de micoză este descris în detaliu mai jos.
Micoze asemănătoare drojdiei
Recent, micozele picioarelor cauzate de ciuperci din genul Candida au devenit larg răspândite. Se presupune că acest lucru se datorează utilizării pe scară largă a diferitelor medicamente, a căror acțiune este asociată cu interacțiunea cu sistemul imunitar.
Dermatomicoze
Piciorul atletului este o boală cronică care se localizează pe pielea arcadelor și a pliurilor interdigitale ale picioarelor, cu afectare frecventă a plăcilor unghiale.
Micoze de mucegai
Micozele de mucegai sunt frecvente în principal în țările în care oamenii merg în mod tradițional desculți (est și țări subtropicale și tropicale). În regiunile cu climă temperată apare și acest tip de micoză, dar, de regulă, la pacienții cu stări de imunodeficiență și la persoanele care vin adesea în contact cu solul și plantele.
Forme de micoză a picioarelor
Există mai multe forme de micoză:
scuamoase
Se caracterizează prin exfolierea pielii de pe arcadele picioarelor, eventual extinzându-se la suprafața degetelor de la picioare. Pot apărea și zone de îngroșare a pielii și peeling lamelar.
Intertriginos
Similar cu erupția cutanată interdigitală a scutecului. Procesul inflamator este de obicei localizat între al 3-lea și al 4-lea deget. Stratul cornos se înmoaie, devine liber și se desprinde. Apar fisuri și un strat albicios. Încep mâncărimea și arsurile. Este posibilă adăugarea de floră piococică (infecție pustuloasă) și drojdie, apoi zonele afectate devin acoperite cu cruste purulente-sângeroase.
Dishidrotic
Se caracterizează prin apariția pe suprafața laterală a picioarelor și pe suprafețele degetelor în contact cu aceasta, bule umplute cu un lichid limpede și acoperite cu un strat cornos gros. Boabele de sago (veziculele) pot fi simple sau pot fi îmbinate în bule cu mai multe camere. Pe măsură ce piococii se unesc, conținutul veziculelor devine tulbure, apoi se deschid și se formează eroziuni, acoperite cu cruste purulente-hemoragice. Unii pacienți observă o inflamație a ganglionilor limfatici și o deteriorare a stării generale de sănătate.
La 2/3 dintre pacienții cu forme intertriginoase și dishidrotice de epidermofitoză se observă micide (erupții cutanate alergice).
Desigur, identificarea formelor clinice de epidermofitoză este condiționată, deoarece combinația lor apare adesea; o formă se poate transforma în alta. Totul depinde de reacția organismului, activitatea fizică și metodele de tratament ale pacientului.
De asemenea, cu micoza picioarelor, unghiile sunt adesea afectate, în principal pe primul și al cincilea deget de la picioare. Placa unghiei capătă pete sau dungi gălbui, suprafața devine plictisitoare și neuniformă, iar sub unghie începe să apară o îngroșare cornoasă, ceea ce duce ulterior la distrugerea plăcii unghiei.
Urmărind videoclipul corespunzător pe Internet, puteți afla că ciuperca piciorului poate fi cauzată de diverși factori, iar pentru a alege tactici de tratament pentru această boală, este necesar să se determine tipul de ciupercă și să se stabilească cauza apariției acesteia.
Cauzele ciupercii piciorului
Principalele cauze ale ciupercii piciorului sunt:
- Transpirație excesivă sau, dimpotrivă, uscăciune crescută și descuamare a picioarelor. Aceste procese perturbă funcția de protecție a celulelor pielii.
- Caracteristici anatomice: spații înguste între degetele de la picioare și deformarea acestora, picioare plate.
- Probleme cu termoreglarea (menținerea unei anumite temperaturi corporale) și microcirculația (transportul fluidelor biologice).
- Răni, răni care încalcă integritatea pielii. Prin aceste leziuni apar adesea infecții.
- Prezența unor boli care reduc imunitatea sau duc la tulburări metabolice (de exemplu, endocrinopatii, boli de sânge, oncologie etc. ).
- Luarea anumitor medicamente (antibacteriene, citostatice, corticosteroizi).
Adesea, infecțiile fungice ale picioarelor sunt combinate cu erupții cutanate pustuloase, astfel încât se fac presupuneri cu privire la relația dintre ele: datorită piococilor, dermatofitele pătrund adânc în țesutul subcutanat, iar micozele prelungite datorate formării de fisuri, zgârieturi și eroziuni contribuie. la o susceptibilitate crescută la infecție.
Adesea, cu ciuperca piciorului, apare o infecție virală. De exemplu, agentul cauzal al rubromicozei activează papilomavirusurile și virusurile herpetice. Aceasta se manifestă printr-o creștere a concentrației de viruși pe suprafața celulelor infectate cu ciuperci.
Sursa răspândirii bolii sunt persoanele care suferă de micoză: în timpul procesului de peeling, fulgii de piele care conțin agenții patogeni ai infecției fungice se desprind. Acești solzi infectați ajung adesea pe podea și pe echipamentele din piscine, băi și, de asemenea, pe instrumentele de pedichiură.
Un fapt interesant este că ciupercile sunt foarte rezistente și pot fi păstrate în izvoare termale, apă clorură și ozonată timp de 12-18 zile. Apa cu un conținut ridicat de sare sau hidrogen sulfurat este dăunătoare ciupercilor.
Deci, trebuie să ne amintim că mecanismele generale care contribuie la dezvoltarea infecțiilor fungice ale piciorului sunt cauzate de o încălcare a rezistenței naturale a organismului, modificări ale proceselor imune și metabolice.
Diagnosticul ciupercii piciorului
Diagnosticul ciupercii piciorului include:
- Evaluarea plângerilor pacienților și a prezenței bolilor cronice.
- Examinarea microscopică a particulelor de piele și unghii afectate.
- Însămânțarea culturală este plasarea microorganismelor patogene într-un mediu nutritiv pentru reproducerea lor și identificarea precisă ulterioară, precum și pentru evaluarea activității medicamentelor antifungice și determinarea sensibilității ciupercilor la acestea.
Pentru a selecta corect terapia, este important să se determine dacă modificările în pielea piciorului sunt o infecție fungică sau eczeme dishidrotice, keratodermie, psoriazis și alte boli ale pielii.
Medicamente antifungice, agenți, antimicotice
Agenți antifungici: clasificare și tipuri de forme de dozare. Metode de utilizare a antimicoticelor.
Tratamentul ciupercii piciorului
Tratamentul ciupercii piciorului trebuie efectuat cuprinzător; este important nu numai să suprimați proliferarea microorganismelor patogene și să eliminați simptomele, ci și să distrugeți agenții patogeni și să eliminați cauza apariției acestora (creșteți imunitatea, tratați imediat rănile mici de pe picioare, etc. ). Este imperativ să se trateze bolile concomitente care provoacă dezvoltarea infecțiilor fungice.
În plus, unii oameni pot avea reacții alergice la anumite ciuperci (cum ar fi mykids). În astfel de cazuri, pot fi necesare medicamente antihistaminice (antialergice).
Pentru tratarea micozelor, de regulă, se folosesc preparate topice, adică cele care se aplică direct pe zona afectată a pielii. Astfel de produse sunt produse sub formă de unguente, creme, spray-uri, soluții și lacuri (pentru unghii).
În funcție de mecanismul de acțiune, agenții antifungici pot avea un efect fungistatic, pot inhiba creșterea și reproducerea ciupercilor sau pot avea un efect fungicid și pot favoriza moartea ciupercilor.
Deoarece micozele picioarelor sunt cel mai adesea provocate de flora fungică mixtă, este cel mai eficient să folosiți agenți cu spectru larg. Acestea includ medicamente care au propriile lor efecte antiinflamatorii și antipruriginoase.
Utilizarea produselor cu scop special în tratamentul ciupercii picioarelor
Medicamentele antimicotice moderne sunt foarte eficiente împotriva ciupercilor patogene din genul Candida, dermatofiților (Trichophyton, Microsporum) și alți agenți cauzali ai infecțiilor cutanate, tulpinilor gram-pozitive de stafilococi și streptococi. Ele blochează creșterea și reproducerea ciupercilor (efect fungistatic), distrug ciupercile (efect fungicid) atunci când sunt utilizate în doze terapeutice, au propriul efect antiinflamator și antipruriginos.
















